Co robić gdy nie można wydłużyć nóżki? Pewnie wielu rodziców dzieci z PFFD zadaje sobie takie pytanie, bo wydłużanie nie zawsze jest możliwe. Pozostaje protezowanie krótszej nogi, ale jest tu kilka opcji do wyboru. Która jest najlepsza? Ten wpis jest poświęcony jednej z takich opcji jaką jest plastyka rotacyjna.
Pierwszą operację rotacyjną przeprowadził niemiecki ortopeda dr Borggreve w 1927r. Doktor miał pacjenta z silną infekcją kolana. Niestety jedynym wyjściem była amputacja nogi tuż powyżej kolana i funkcjonowanie z protezą nadkolanową. W tamtych czasach nie było tak dobrych protez jak dzisiaj, ze zginanym, sztucznym kolanem. Można sobie wyobrazić jak trudne jest poruszanie bez możliwości zginania jednej (sztucznej) nogi. Dr Borggreve rozumiejąc te trudności postanowił zrobić rzecz niespotykaną. Po usunięciu zainfekowanego kolana i fragmentu uda odwrócił stopę o 180 stopni i połączył ją z pozostałym kikutem. Odwrócona stopa, znajdująca się wówczas na wysokości przeciwległego kolana, miała pełnić rolę „nowego kolana”. Potem wystarczyło zaopatrzyć pacjenta w bardziej przyjazną protezę podkolanową.
Korzyści z takiej operacji są oczywiste. Odwrócona stopa pełni funkcję kolana, pacjenci mogą zginać nogę. Może nie tak dobrze jak przy normalnym kolanie, bo staw skokowy ma mniejszy zakres ruchowy, ale jednak. W praktyce oznacza to, że mogą swobodnie usiąść w tramwaju lub autobusie, mogą jeździć na rowerze, ich sposób chodzenia jest prawie taki sam jak zdrowej osoby. Niewprawne oko nie zobaczy żadnej różnicy.
Niestety, są też minusy operacji rotacyjnej. Nie każdy potrafi poradzić sobie psychicznie z taką innością, czyli odwróconą stopą. Zdarzają się przypadki, gdy pacjenci proszą o przywrócenie normalnej pozycji stopy lub amputację. Można wyobrazić sobie zdziwienie otoczenia, gdy ktoś po operacji rotacyjnej pojawi się na basenie lub plaży. Te spojrzenia. Na pewno nie są to łatwe sytuacje dla tych osób, trzeba mieć w sobie dużo siły, aby się tym nie przejmować. Kolejnym problemem związanym z plastyką rotacyjną jest tendencja do odwracania się stopy do swojej naturalnej pozycji. Wymaga to powtórzenia zabiegu, czasami nawet kilkukrotnego.
Mimo tych wad plastyka rotacyjna zyskuje ostatnio coraz więcej zwolenników. Jest często stosowana w przypadkach nowotworów atakujących kolano lub udo. Dla pacjentów z PFFD pierwszą tego typu operację przeprowadził holenderski ortopeda Van Nes w 1950 roku. Od tego czasu powstało sporo modyfikacji tej metody jednak zasada odwróconej stopy pełniącej rolę kolana pozostaje bez zmian. Dużym zwolennikiem tej metody jest dr Paley, który przekonuje do niej wielu swoich pacjentów, w tym pacjentów z Polski.
Tutaj znajdziecie krótki ale bardzo ciekawy film o plastyce rotacyjnej.
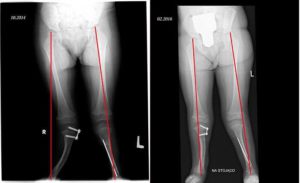
W celu korekcji osi kończyny u dzieci z wadami wrodzonymi (FH, TH, PFFD) często stosuję się płytkę 8-plate. Jest to mała tytanowa płytka w kształcie litery 8, którą wprowadza się w chrząstkę wzrostu hamując jej wzrost z jednej strony. W ten sposób możliwe jest skorygowanie osi kończyny. Płytkę mocuję się w bliższy koniec kości piszczelowej lub w dalszy koniec kości udowej. Implant pozostawia się tak długo, aż efekt nie zostanie osiągnięty. Ze względu na często powracającą koślawość kolan w tego rodzaju wadach po zakończeniu korekcji zwykle wykręcana jest tylko jedna ze śrub, by w razie potrzebny uruchomić ponownie korekcję. Poniżej na zdjęciu prezentujemy efekty tego typu leczenia. Przede wszystkim musi to być ortopeda i co ważne – mający wiedzę i praktykę w leczeniu tego typu schorzeń ortopedycznych. Niestety, bywają przypadki, w których diagnozy przypadkowo wybranego lekarza ortopedy nie posiadającego odpowiedniego doświadczenia, są kompletnie nietrafione, a proponowane leczenie wcale nie stanowi najlepszej drogi do odzyskania sprawności przez dziecko. W zakładce „spis lekarzy” podajemy rekomendowane ośrodki ortopedyczne, zajmujące się leczeniem dzieci z poważnymi wadami ortopedycznymi typu FH, PFFD i innymi. Jest to sprawa indywidualna i zależy od zaleceń lekarza prowadzącego. Przy niewielkich skrótach i nieskomplikowanych wadach ortopedycznych czasami nie potrzeba kupować nawet specjalnego obuwia ortopedycznego, wystarczą zwykłe (byle wygodne i na porządnej podeszwie) buty podbite specjalną pianką. Takie podbicie nie zawsze wykona zwykły szewc, dlatego najlepiej zrobić to w zakładzie ortopedycznym. W innych przypadkach niezbędny jest jednak zakup specjalnego obuwia ortopedycznego, na które lekarz prowadzący wystawia odpowiednią receptę. Można ją zrealizować w zakładzie ortopedycznym i następnie zrefundować z NFZ. Otrzymujemy wówczas parę butów wykonanych konkretnie dla naszego dziecka i uwzględniającego aktualny stan jego kończyn i stóp. Lekarz prowadzący decyduje także o tym, czy dziecko wymaga noszenia ortezy, czyli zdejmowanego aparatu ortopedycznego, którego zadaniem jest stabilizacja stawów chorej kończyny. W tym przypadku również niezbędne jest wykonanie przez zakład ortopedyczny specjalnego obuwia do ortezy. Zarówno orteza, jak i obuwie do ortez podlegają refundacji. Orteza jest rodzajem zdejmowanego aparatu ortopedycznego, mającego na celu stabilizację stawów. Dzieci ze skrótem kończyny często narażone są na dodatkowe deformacje oraz wykoślawienia kostki i kolana, dlatego czasami lekarz prowadzący zaleca, aby w okresach zwiększonej różnicy długości kończyn, dziecko używało właśnie ortez. Nie jest to jednak reguła bez wyjątku, dlatego w tym względzie należy stosować się do zaleceń lekarza. Osteogeneza dystrakcyjna jest to metoda zabiegowego wydłużania kości. Polega na przecięciu kości oraz stopniowym oddalaniu od siebie dwóch przeciętych części. Przestrzeń między nimi wypełnia się w sposób naturalny nową tkanką kostną. W tym zabiegu wykorzystuje się tę samą zdolność regeneracji kości, która występuje przy złamaniach kończyn. Sposób, szybkość, ustawienie względem siebie oddalanych przeciętych części, a także szereg innych parametrów, regulowane są przy pomocy specjalnych rusztowań i pierścieni. Najpopularniejszym typem takiego aparatu jest aparat Ilizarowa. Aparat Ilizarowa jest urządzaniem medycznym, wykorzystywanym w zabiegu osteogenezy dystrakcyjnej. Został wynaleziony i opatentowany w roku 1951 przez Gawriła Ilizarowa, specjalizującego się w leczeniu wojennych urazów kończyn. Aparat Ilizarowa jest unowocześniany po dzień dzisiejszy i stanowi najpopularniejszą metodę w wydłużaniu kości. Ilość miesięcy konieczności noszenia aparatu Ilizarowa zależy przede wszystkim od długości skrótu, który należy wyrównać. Rozciąganie kości zaczyna się kilka dni po operacji przecięcia i założenia aparatu Ilizarowa. Najczęstszym schematem leczenia – jeśli nie ma innych przeciwwskazań – jest rozciąganie o ok. 1 mm na dobę. Jeśli nie ma dodatkowych komplikacji, dziecko jest wypisywane do domu z zaleceniami do codziennego przekręcania przez rodziców odpowiednich modułów na aparacie. Taki proces trwa dopóki nie zostanie osiągnięty założony cel, czyli wydłużenie nogi o zakładaną ilość centymetrów. Po zakończonym procesie rozciągania, dziecko – nadal z aparatem Ilizarowa na kończynie – przechodzi do drugiego etapu leczenia, celem którego jest konsolidacja regeneratu i odpowiednie uwapnienie nowego odcinka kości. Ten etap jest zależny od zdolności organizmu do regeneracji i trwa zwykle 2-3 krotnie dłużej niż samo rozciąganie. Wymieniony wyżej schemat może różnić się w zależności od indywidualnych wskazań lekarskich, predyspozycji małego pacjenta oraz w przypadku występowania innych równoległych wad u dziecka. Należy dodać, że w większości przypadków wydłużanie trzeba powtarzać co kilka lat dopóki dziecko rośnie, ponieważ chora noga w dalszym ciągu będzie rosła i rozwijała się wolnej niż zdrowa. Aparat Ilizarowa jest złożony z wielu elementów, zarówno na zewnątrz nogi, jak i wewnątrz – bezpośrednio przy przeciętej kości. Są one połączone specjalnym rusztowaniem (drutami). Oznacza to, że przez cały czas noszenia aparatu mały pacjent ma na nogach otwarte rany w miejscach wejścia drutów pod skórę. O te rany należy szczególnie dbać, aby – poza samym dyskomfortem wynikającym z noszenia aparatu – nie narazić dziecka na infekcje i możliwość powikłań. Jeśli zalecenia lekarza nie stanowią inaczej, chorą nogę można normalnie myć tak jak zwykle – wodą z mydłem. W pierwszym okresie po operacji, gdy rany są jeszcze świeże, można stosować do mycia płyn odkażający np. Manusan. Same rany należy przemywać standardowymi środkami do odkażania ran, takimi jak Rivanol lub Octenisept. W sytuacji, gdy z ran zaczyna sączyć się ropa lub wydobywa się brzydki zapach, a sama noga zmienia kolor, puchnie lub swędzi, należy niezwłocznie udać się do lekarza, gdyż mogą to być objawy zakażenia. Aparat Ilizarowa na ogół nie stanowi przeciwwskazania do względnie normalnego funkcjonowania dziecka. Pierwszy okres po operacji jest szczególnie trudny, ze względu na silny ból oraz sam dyskomfort związany z założonym aparatem. O ile zalecenia lekarza nie są inne, standardowo dziecko jest zachęcane do stawania na chorej nodze już w szpitalu i jest to jeden z głównych elementów, od którego zależy pozytywny efekt leczenia – obciążanie chorej nogi, tak jak zdrowej i jak najszybsza nauka chodzenia bez żadnych dodatkowych pomocy typu balkonik czy kule. Gdy dziecko już pewniej porusza się z aparatem, może wykonywać mniej więcej te same czynności, co zwykle – spacerować, bawić się, układać chorą nogę tak jak mu wygodnie w danej chwili. Nie są oczywiście wskazane zabawy, które nadmiernie obciążałyby chorą nogę (typu skakanie na trampolinie) lub takie, które z innych względów naraziłyby dziecko na niebezpieczeństwo uszkodzenia aparatu. Noszenie aparatu Ilizarowa – zwłaszcza w okresie zimowym – wiąże się z koniecznością przerabiania ubrań (spodni, bielizny), dlatego warto zawczasu zastanowić się nad doborem takiej garderoby, którą można poszerzyć, wszyć rzepy, zamki, a po skończonej terapii bez żalu wyrzucić. W okresach letnich chorą nogę należy zabezpieczać przed kurzem i piaskiem – można owinąć aparat bandażem lub innym lekkim materiałem, nie ściskając za mocno. Noszenie aparatu Ilizarowa najczęściej absolutnie nie wiąże się z koniecznością zamykania dziecka w czterech ścianach. Jeśli nie ma wyraźnych przeciwwskazań od lekarza, dzieci mogą bawić się z rówieśnikami, podróżować samochodem, wychodzić na spacery itp. Należy zachować po prostu zdrowy rozsądek i znaleźć złoty środek pomiędzy dbaniem o bezpieczeństwo aparatu oraz komfortem psychicznym dziecka.Korekcja osi kończyny z zastosowaniem 8-plate
Jakiego lekarza prowadzącego wybrać?
Jakie obuwie powinno nosić dziecko z krótszą kończyną?
Co to jest orteza?
Co to jest osteotomia/osteogeneza dystrakcyjna?
Co to jest aparat Ilizarowa?
Ile czasu trzeba nosić aparat Ilizarowa?
Jak dbać o higienę nogi z założonym aparatem Ilizarowa?
Jak funkcjonować na co dzień z aparatem Ilizarowa?